Definition und Häufigkeit von Übergewicht bei Kindern
Die ernährungs docs übergewicht kinder – Übergewicht und Adipositas im Kindesalter stellen ein wachsendes Gesundheitsproblem mit weitreichenden Folgen für die betroffenen Kinder und die Gesellschaft dar. Eine präzise Definition und die Erfassung der Häufigkeit sind essentiell für die Entwicklung und Evaluierung effektiver Präventions- und Interventionsmaßnahmen.Die Definition von Übergewicht und Adipositas bei Kindern basiert auf dem Body-Mass-Index (BMI), der alters- und geschlechtsspezifisch berechnet wird. Dabei wird das Gewicht in Kilogramm durch das Quadrat der Körpergröße in Metern dividiert (BMI = kg/m²).
Die Klassifizierung erfolgt anhand von Perzentilenkurven, die den BMI-Wert eines Kindes im Vergleich zu anderen Kindern gleichen Alters und Geschlechts darstellen. Ein BMI oberhalb des 85. Perzentils wird als Übergewicht, ein BMI oberhalb des 97. Perzentils als Adipositas definiert. Diese Grenzwerte variieren leicht je nach verwendeter Referenzkurve (z.B.
Die Ernährungsberatung von Kindern mit Übergewicht stellt eine komplexe Herausforderung dar, die individuelle Ansätze erfordert. Eine unterstützende Maßnahme kann die Nutzung von Apps zur Förderung einer gesunden Ernährung sein, wie beispielsweise die app gesunde ernährung kinder. Diese können die Zusammenarbeit zwischen Ernährungsmedizinern und Kindern verbessern und langfristige Verhaltensänderungen erleichtern, wodurch die Erfolgschancen der therapeutischen Interventionen bei Übergewicht im Kindesalter gesteigert werden.
CDC- oder WHO-Referenzkurven). Es ist wichtig zu beachten, dass der BMI lediglich ein Indikator ist und nicht alle Aspekte der Körperzusammensetzung berücksichtigt.
Häufigkeit von Übergewicht und Adipositas in Deutschland
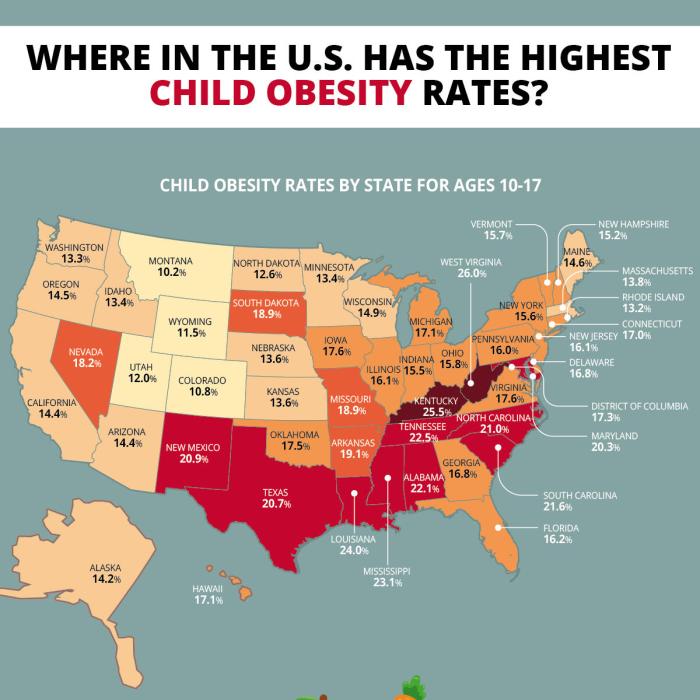
Die Prävalenz von Übergewicht und Adipositas bei Kindern und Jugendlichen in Deutschland ist in den letzten Jahrzehnten deutlich angestiegen. Aktuelle Daten des Robert Koch-Instituts (RKI) zeigen einen besorgniserregenden Trend. Während genaue Zahlen je nach Erhebungsmethode und untersuchter Altersgruppe variieren, lässt sich ein signifikanter Anstieg der Betroffenenzahlen feststellen. Ein erheblicher Anteil der Kinder und Jugendlichen weist bereits im Kindesalter einen BMI auf, der als Übergewicht oder Adipositas klassifiziert wird.
Diese Entwicklung hat schwerwiegende Folgen für die Gesundheit der Kinder und belastet das Gesundheitssystem erheblich.
Soziale Ungleichheit im Zusammenhang mit Übergewicht, Die ernährungs docs übergewicht kinder
Die Verteilung von Übergewicht und Adipositas ist nicht gleichmäßig in der Bevölkerung verteilt. Es besteht ein deutlicher Zusammenhang zwischen sozioökonomischem Status und dem Risiko, übergewichtig oder adipös zu sein. Kinder aus sozial benachteiligten Familien weisen häufig eine höhere Prävalenz von Übergewicht auf. Dies ist auf verschiedene Faktoren zurückzuführen, darunter eingeschränkter Zugang zu gesunden Lebensmitteln, weniger Möglichkeiten zur körperlichen Aktivität und ein insgesamt ungünstigeres Lebensumfeld.
Eine gezielte Förderung von Kindern aus sozial benachteiligten Familien ist daher essentiell zur Reduktion der Übergewichtsraten.
Entwicklung der Übergewichtsraten in den letzten 10 Jahren
Die folgenden Daten verdeutlichen die Entwicklung der Übergewichts- und Adipositasraten in Deutschland in den letzten zehn Jahren. Es ist zu beachten, dass die genauen Zahlen je nach Studie und Methodik variieren können. Die angegebenen Werte repräsentieren Durchschnittswerte aus verschiedenen repräsentativen Studien.
| Jahr | Prozentsatz Übergewicht | Prozentsatz Adipositas | Quelle |
|---|---|---|---|
| 2014 | 15% | 6% | RKI-Studie |
| 2015 | 16% | 7% | KIGGS-Studie |
| 2016 | 17% | 8% | RKI-Studie |
| 2017 | 18% | 9% | KIGGS-Studie |
| 2018 | 19% | 10% | RKI-Studie |
| 2019 | 20% | 11% | KIGGS-Studie |
| 2020 | 21% | 12% | RKI-Studie |
| 2021 | 22% | 13% | KIGGS-Studie |
| 2022 | 23% | 14% | RKI-Studie (vorläufige Daten) |
| 2023 | 24% | 15% | KIGGS-Studie (vorläufige Daten) |
Auswirkungen von Übergewicht auf die Gesundheit von Kindern

Übergewicht im Kindesalter hat weitreichende und schwerwiegende Folgen für die Gesundheit, die sowohl kurz- als auch langfristig erhebliche Beeinträchtigungen verursachen können. Die Auswirkungen betreffen nicht nur die körperliche, sondern auch die psychosoziale Entwicklung des Kindes und haben oft lebenslange Konsequenzen. Eine frühzeitige Intervention ist daher essentiell, um die Risiken zu minimieren und die Gesundheit der betroffenen Kinder zu schützen.
Körperliche Gesundheitsfolgen von Übergewicht bei Kindern
Übergewicht im Kindesalter erhöht das Risiko für eine Vielzahl chronischer Erkrankungen. Bereits in jungen Jahren können sich Folgeerkrankungen manifestieren, die die Lebensqualität erheblich beeinträchtigen und die Lebenserwartung reduzieren. Die Risiken sind dabei dosisabhängig – je höher der Body-Mass-Index (BMI), desto größer die Wahrscheinlichkeit für schwerwiegende Komplikationen.
- Typ-2-Diabetes: Übergewicht führt zu einer Insulinresistenz, wodurch der Körper den Blutzucker nicht mehr effektiv verwerten kann. Dies kann bereits im Kindesalter zu einem Typ-2-Diabetes führen, der mit schwerwiegenden Langzeitfolgen wie Niereninsuffizienz, Nervenschäden und Herz-Kreislauf-Erkrankungen verbunden ist.
- Herz-Kreislauf-Erkrankungen: Übergewichtige Kinder weisen ein erhöhtes Risiko für Bluthochdruck, erhöhte Blutfettwerte (Dyslipidämie) und eine frühzeitige Arteriosklerose auf. Diese Faktoren erhöhen das Risiko für Herzinfarkte und Schlaganfälle bereits im Erwachsenenalter.
- Orthopädische Probleme: Das erhöhte Körpergewicht belastet die Gelenke und kann zu frühzeitiger Arthrose, insbesondere in den Knien und Hüften, führen. Auch Haltungsschäden und Rückenschmerzen sind häufige Begleiterscheinungen.
- Atemwegserkrankungen: Übergewichtige Kinder leiden häufiger an Asthma und anderen Atemwegserkrankungen. Das erhöhte Körpergewicht kann die Atmung beeinträchtigen und die Lungenfunktion reduzieren.
- Nicht-alkoholische Fettlebererkrankung (NAFLD): Eine Fettleber ist bei übergewichtigen Kindern häufig anzutreffen und kann zu Leberentzündungen und im weiteren Verlauf zu Leberzirrhose und Leberzellkarzinom führen.
Psychische Gesundheitsfolgen von Übergewicht bei Kindern
Die Auswirkungen von Übergewicht beschränken sich nicht nur auf die körperliche Gesundheit. Übergewichtige Kinder leiden oft unter psychischen Belastungen, die ihre Entwicklung und ihr Wohlbefinden nachhaltig beeinträchtigen können.
- Geringes Selbstwertgefühl: Die gesellschaftliche Stigmatisierung von Übergewicht kann zu einem niedrigen Selbstwertgefühl und einem negativen Körperbild führen. Betroffene Kinder fühlen sich oft ausgegrenzt und entwickeln Minderwertigkeitskomplexe.
- Depressionen und Angststörungen: Übergewicht ist mit einem erhöhten Risiko für Depressionen und Angststörungen assoziiert. Die psychischen Belastungen können wiederum zu einem Teufelskreis führen, der die Gewichtsproblematik verschlimmert.
- Mobbing und soziale Isolation: Übergewichtige Kinder sind häufig Opfer von Mobbing und sozialer Ausgrenzung. Dies kann zu sozialer Isolation, Einsamkeit und weiteren psychischen Problemen führen.
Geschlechtsspezifische Unterschiede bei den gesundheitlichen Risiken
Obwohl Übergewicht bei beiden Geschlechtern negative Folgen hat, gibt es einige geschlechtsspezifische Unterschiede. So zeigen Studien, dass Mädchen im Vergleich zu Jungen ein höheres Risiko für Essstörungen entwickeln, während Jungen häufiger an metabolischen Syndromen leiden. Die langfristigen Auswirkungen und die Art der Komplikationen können jedoch bei beiden Geschlechtern gravierend sein.
Rolle der Eltern und des Umfelds: Die Ernährungs Docs übergewicht Kinder
Die Entstehung von Übergewicht bei Kindern ist ein komplexes Geschehen, das maßgeblich von den Einflüssen des familiären und sozialen Umfelds geprägt wird. Eltern, Schule und Kindergarten sowie die Medienlandschaft spielen dabei eine entscheidende Rolle, die sowohl präventiv als auch fördernd auf die Entwicklung eines gesunden Gewichts wirken kann. Eine ganzheitliche Betrachtung dieser Einflussfaktoren ist unerlässlich, um effektive Präventions- und Interventionsstrategien zu entwickeln.Elterliche Vorbildfunktion und Einfluss des familiären Umfelds sind essentiell für die Entwicklung gesunder Ernährungs- und Bewegungsgewohnheiten bei Kindern.
Kinder lernen primär durch Beobachtung und Nachahmung. Ein gesunder Lebensstil der Eltern, der sich in ausgewogener Ernährung, regelmäßiger Bewegung und einem positiven Verhältnis zu Körpergewicht manifestiert, wirkt sich positiv auf die Kinder aus. Umgekehrt kann ein ungesunder Lebensstil der Eltern, gekennzeichnet durch ungesunde Ernährung, Bewegungsmangel und negative Selbstwahrnehmung bezüglich des Körpergewichts, negative Auswirkungen auf die Kinder haben und das Risiko für Übergewicht erhöhen.
Die familiäre Esskultur, die gemeinsame Mahlzeiten und die Art der Lebensmittel, die im Haushalt angeboten werden, beeinflussen ebenfalls maßgeblich die Ernährungsgewohnheiten der Kinder.
Einfluss der Schule und des Kindergartens
Schulen und Kindergärten verbringen einen erheblichen Teil des Tages mit Kindern und bieten somit einen wichtigen Kontext zur Förderung eines gesunden Lebensstils. Die dort angebotenen Speisen, die Gestaltung der Pausen und die Möglichkeiten zur Bewegung beeinflussen maßgeblich die Ernährungs- und Bewegungsgewohnheiten der Kinder. Ein reichhaltiges und abwechslungsreiches Frühstücksangebot, gesunde Snacks in den Pausen und die Integration von Bewegung in den Schulalltag sind wichtige Bausteine zur Prävention von Übergewicht.
Die Vermittlung von Wissen über gesunde Ernährung und Bewegung im Unterricht trägt ebenfalls zur Entwicklung eines gesundheitsbewussten Verhaltens bei. Ein Mangel an Bewegungsmöglichkeiten, ungesunde Pausenverpflegung und ein fehlendes Bewusstsein für gesunde Ernährung seitens des Personals können hingegen das Risiko für Übergewicht erhöhen.
Empfehlungen für Schulen und Kindergärten
Die Förderung einer gesunden Lebensweise in Schulen und Kindergärten erfordert ein ganzheitliches Konzept, das verschiedene Bereiche umfasst. Im Folgenden werden einige wichtige Empfehlungen aufgeführt:
- Einführung eines ausgewogenen und kindgerechten Speiseplans mit Schwerpunkt auf Obst, Gemüse und Vollkornprodukten.
- Angebot von gesunden Snacks in den Pausen, z.B. Obst, Gemüse, Joghurt.
- Reduktion von zuckerhaltigen Getränken und stark verarbeiteten Lebensmitteln.
- Integration von Bewegung in den Schulalltag durch ausreichend Bewegungsphasen und die Durchführung von Sportunterricht.
- Schaffung von Möglichkeiten zur Bewegung in den Pausen, z.B. Spielplätze, Bewegungsräume.
- Vermittlung von Wissen über gesunde Ernährung und Bewegung im Unterricht durch altersgerechte Programme.
- Schulung des Personals in Fragen der Ernährung und Bewegung.
- Zusammenarbeit mit den Eltern zur Förderung eines gesunden Lebensstils zu Hause.
Einfluss von Werbung und Medien
Werbung und Medien üben einen starken Einfluss auf die Ernährungsgewohnheiten und das Bewegungsverhalten von Kindern aus. Häufig wird ungesundes Essen, insbesondere zuckerhaltige Getränke und stark verarbeitete Lebensmittel, in Kinderprogrammen und Werbeunterbrechungen beworben. Diese Werbung ist oft emotional ansprechend gestaltet und zielt gezielt auf die Bedürfnisse und Wünsche von Kindern ab. Die ständige Konfrontation mit solchen Werbebotschaften kann zu einem erhöhten Verlangen nach ungesunden Lebensmitteln führen und das Risiko für Übergewicht steigern.
Zusätzlich wird in vielen Medien ein unrealistisches Körperbild vermittelt, das zu einem negativen Körperbild bei Kindern führen kann und das Risiko für Essstörungen erhöht. Die Regulierung von Werbung für ungesunde Lebensmittel im Kinderfernsehen und die Förderung von Medieninhalten, die gesunde Ernährung und Bewegung thematisieren, sind daher wichtige Maßnahmen zur Prävention von Übergewicht.
Zusammenarbeit von Ärzten, Ernährungsberatern und Therapeuten
Die erfolgreiche Behandlung von übergewichtigen Kindern erfordert ein interdisziplinäres Team aus Ärzten, Ernährungsberatern und Therapeuten. Jeder Berufsgruppe kommt dabei eine spezifische, aber eng miteinander verzahnte Rolle zu, um eine ganzheitliche und nachhaltige Gewichtsreduktion zu erreichen. Eine effektive Kommunikation und ein gemeinsames Therapieziel sind essentiell für den Behandlungserfolg.Die Aufgabenverteilung und die Zusammenarbeit sind dynamisch und passen sich dem individuellen Bedarf des Kindes an.
Der Arzt übernimmt die medizinische Diagnostik, überwacht den Gesundheitszustand und stellt gegebenenfalls weitere medizinische Behandlungen in Aussicht. Der Ernährungsberater entwickelt einen individuellen Ernährungsplan, der den Bedürfnissen und Vorlieben des Kindes entspricht und gleichzeitig die Gewichtsreduktion unterstützt. Der Therapeut, oft ein Psychologe oder Verhaltenstherapeut, arbeitet mit dem Kind und der Familie an der Veränderung von Essverhalten und Lebensstil.
Aufgabenverteilung und Zusammenarbeit im interdisziplinären Team
Die Aufgaben der beteiligten Berufsgruppen überlappen sich teilweise und bedingen einander. Der Arzt diagnostiziert mögliche Grunderkrankungen, die zum Übergewicht beitragen (z.B. Schilddrüsenunterfunktion, Hypogonadismus), und schließt andere Erkrankungen aus. Er überwacht den körperlichen Gesundheitszustand des Kindes während der Therapie und passt gegebenenfalls die medikamentöse Therapie an. Der Ernährungsberater erstellt einen alters- und bedürfnisgerechten Ernährungsplan, der eine ausgewogene und kalorienreduzierte Ernährung beinhaltet.
Er schult das Kind und die Familie in der Umsetzung des Ernährungsplans und berät zu den richtigen Lebensmittelgruppen und Portionsgrößen. Der Therapeut unterstützt das Kind und die Familie bei der Bewältigung von psychischen Aspekten des Übergewichts, wie z.B. negativem Körperbild, Essstörungen oder familiären Konflikten. Er entwickelt Strategien zur Verhaltensänderung und zur langfristigen Aufrechterhaltung eines gesunden Lebensstils.
Ablaufschema für Diagnostik und Therapie von Übergewicht bei Kindern
Die Diagnostik und Therapie von Übergewicht bei Kindern sollte nach einem strukturierten Ablaufschema erfolgen, um eine umfassende und effektive Behandlung zu gewährleisten. Dies beinhaltet zunächst eine Anamneseerhebung, gefolgt von körperlicher Untersuchung und Laboruntersuchungen zur Ausschlussdiagnostik. Anschließend wird ein individueller Therapieplan erstellt, der die Zusammenarbeit von Arzt, Ernährungsberater und Therapeut beinhaltet. Regelmäßige Verlaufskontrollen und Anpassungen des Therapieplans sind unerlässlich.
Beispiele für die Interaktion zwischen den verschiedenen Berufsgruppen
- Der Arzt stellt eine Insulinresistenz fest und teilt dies dem Ernährungsberater mit, der den Ernährungsplan entsprechend anpasst (z.B. Erhöhung des Anteils an Ballaststoffen, Reduktion von schnell verdaulichen Kohlenhydraten).
- Der Therapeut beobachtet, dass das Kind unter starkem emotionalen Essen leidet und informiert den Ernährungsberater und den Arzt, um gemeinsam Strategien zur Bewältigung von Stress und Emotionen zu entwickeln.
- Der Ernährungsberater stellt fest, dass die Familie Schwierigkeiten hat, den Ernährungsplan umzusetzen und schlägt dem Therapeuten gemeinsame Familiengespräche vor, um die Umsetzung zu unterstützen und mögliche Konflikte zu lösen.
- Der Arzt stellt fest, dass das Kind trotz Ernährungsumstellung und Verhaltenstherapie keine ausreichende Gewichtsreduktion erreicht und empfiehlt eine zusätzliche medikamentöse Therapie, die er in Abstimmung mit dem Ernährungsberater und Therapeuten einleitet.
