Definition und Arten chronisch-entzündlicher Darmerkrankungen bei Kindern
Chronisch entzündliche darmerkrankung kind ernährung – Chronisch-entzündliche Darmerkrankungen (CED) sind komplexe Erkrankungen, die das Verdauungssystem betreffen und bei Kindern ebenso auftreten können wie bei Erwachsenen, wenngleich mit einigen wichtigen Unterschieden. Sie zeichnen sich durch anhaltende Entzündungen im Darm aus, die zu erheblichen Beschwerden führen können. Die Diagnose und Behandlung erfordern ein interdisziplinäres Vorgehen aus Kindergastroenterologie, Kinderchirurgie und Ernährungsberatung.
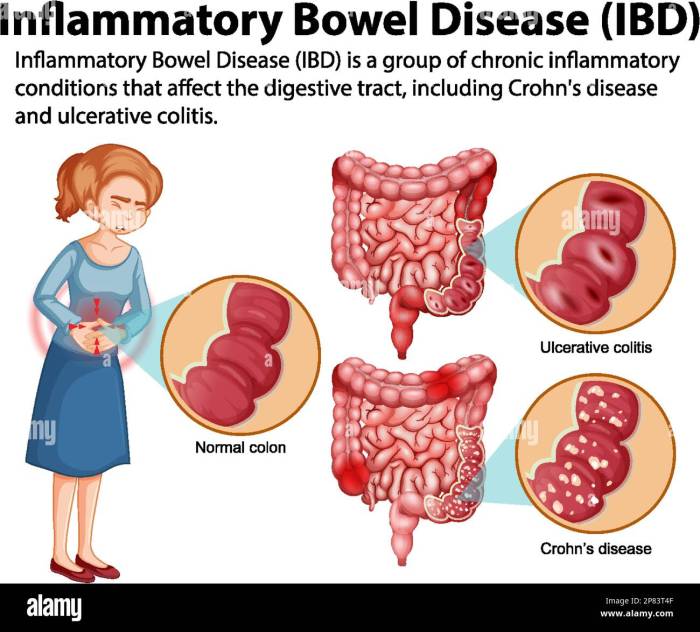
Morbus Crohn und Colitis ulcerosa bei Kindern: Symptome und Unterschiede
Morbus Crohn und Colitis ulcerosa sind die häufigsten CED-Formen im Kindesalter. Morbus Crohn kann jeden Abschnitt des Verdauungstraktes betreffen, von Mund bis After, während Colitis ulcerosa sich auf den Dickdarm und das Rektum beschränkt. Bei Kindern manifestiert sich Morbus Crohn oft mit unspezifischen Symptomen wie Bauchschmerzen, Durchfall (manchmal blutig), Gewichtsverlust, Fieber und Wachstumsstörungen. Die Colitis ulcerosa hingegen zeigt sich typischerweise durch blutigen Durchfall, Koliken und häufigen Stuhldrang.
Im Gegensatz zu Erwachsenen, bei denen die Erkrankung oft im jungen Erwachsenenalter beginnt, kann Morbus Crohn und Colitis ulcerosa bereits im Kleinkindalter auftreten. Die Symptome können bei Kindern weniger typisch sein und daher die Diagnose erschweren. Beispielsweise kann ein Kind mit Morbus Crohn nur wachsende Bauchschmerzen zeigen, ohne den klassischen blutigen Durchfall.
Unterschiede in der Krankheitsmanifestation zwischen Erwachsenen und Kindern
Kinder mit CED weisen oft einen schwereren Krankheitsverlauf auf als Erwachsene. Sie sind anfälliger für Komplikationen wie Fisteln, Abszesse und Stenosen. Die Wachstumsstörung ist ein besonderes Problem bei Kindern und kann langfristige Folgen haben. Die Diagnose kann sich aufgrund der unspezifischen Symptome und des unterschiedlichen Krankheitsverlaufs verzögern. Während bei Erwachsenen die Diagnose oft durch eine Darmspiegelung gestellt wird, kann bei Kindern eine Kombination aus verschiedenen Verfahren notwendig sein.
Ein Beispiel hierfür ist ein Kind, bei dem die Symptome zunächst auf eine Nahrungsmittelunverträglichkeit hindeuten, die erst nach längerer Beobachtung und weiteren Untersuchungen als Morbus Crohn diagnostiziert wird.
Diagnostische Verfahren zur Feststellung einer CED bei Kindern
Die Diagnose einer CED bei Kindern basiert auf einer Kombination aus Anamnese, körperlicher Untersuchung und verschiedenen diagnostischen Verfahren. Dazu gehören:
- Anamnese und körperliche Untersuchung: Eine detaillierte Erhebung der Krankengeschichte und die körperliche Untersuchung sind der erste Schritt. Hierbei werden Symptome wie Bauchschmerzen, Durchfall, Gewichtsverlust und Wachstumsstörungen erfragt und untersucht.
- Laboruntersuchungen: Blutuntersuchungen können Entzündungsmarker wie CRP und BSG zeigen. Auch eine Blutuntersuchung auf Mangelerscheinungen ist wichtig, da CED zu Nährstoffmangel führen kann.
- Bildgebende Verfahren: Ultraschall, Computertomographie (CT) und Magnetresonanztomographie (MRT) können den Zustand des Darms visualisieren und Entzündungen, Fisteln oder Stenosen aufzeigen. Ein Beispiel hierfür ist die Darstellung eines verengten Darmabschnitts bei Morbus Crohn mittels MRT.
- Endoskopie: Eine Koloskopie (Untersuchung des Dickdarms) und eine Ileokoloskopie (Untersuchung des Dünn- und Dickdarms) erlauben die direkte Beurteilung der Darmschleimhaut und die Entnahme von Gewebeproben (Biopsie) zur histologischen Untersuchung. Diese ist entscheidend für die Diagnose.
Ernährungsempfehlungen bei CED im Kindesalter: Chronisch Entzündliche Darmerkrankung Kind Ernährung
Eine ausgewogene und bedarfsgerechte Ernährung spielt eine entscheidende Rolle bei der Behandlung und dem Management von chronisch-entzündlichen Darmerkrankungen (CED) im Kindesalter. Sie kann die Symptome lindern, die Entzündungsprozesse im Darm reduzieren und das allgemeine Wohlbefinden des Kindes verbessern. Die richtige Ernährung unterstützt das Wachstum und die Entwicklung des Kindes und trägt zu einer verbesserten Lebensqualität bei.
Geeignete und Ungeeignete Lebensmittel bei CED im Kindesalter
Die Ernährung bei CED im Kindesalter erfordert eine individuelle Anpassung an die Bedürfnisse des Kindes und den Schweregrad der Erkrankung. Es ist wichtig, auf die individuellen Verträglichkeiten zu achten und gegebenenfalls mit einer Ernährungsberatung zusammenzuarbeiten. Die folgende Tabelle bietet einen Überblick über Lebensmittelgruppen und deren Eignung bei CED. Es handelt sich um allgemeine Empfehlungen, die je nach individuellem Krankheitsverlauf angepasst werden müssen.
| Lebensmittelgruppe | Beispiele | Positive Effekte bei CED | Negative Effekte bei CED |
|---|---|---|---|
| Kohlenhydrate | Reis (weiß), Kartoffeln (gedämpft), glutenfreie Produkte (bei Glutenunverträglichkeit), Nudeln (aus weißen Mehlen) | Liefern Energie, sind in der Regel gut verträglich. | Vollkornprodukte, Hülsenfrüchte und bestimmte Obst- und Gemüsesorten können Blähungen und Durchfall verursachen. |
| Eiweiß | Mageres Fleisch (Geflügel, mageres Rind), Fisch, Eier, Milchprodukte (bei guter Verträglichkeit), Tofu | Wichtig für den Aufbau und die Reparatur von Körperzellen. | Fettreiches Fleisch kann die Symptome verschlimmern. |
| Fette | Pflanzenöle (Olivenöl, Rapsöl), Avocados | Lieferen essentielle Fettsäuren, unterstützen die Nährstoffaufnahme. | Viele ungesättigte Fettsäuren können Durchfall begünstigen (individuell unterschiedlich). |
| Obst und Gemüse | Gut verträgliche Sorten wie Bananen (reif), Karotten (gekocht), Zucchini, Apfelmus (ohne Schale) | Reich an Vitaminen, Mineralstoffen und Ballaststoffen (in Maßen). | Rohkost, Kreuzblütler (z.B. Kohl), viele Ballaststoffe können Blähungen und Durchfall verursachen. |
Bedeutung einer ausgewogenen Ernährung bei CED im Kindesalter
Eine ausgewogene Ernährung ist essentiell für Kinder mit CED. Sie muss alle Makronährstoffe (Kohlenhydrate, Eiweiße, Fette) und Mikronährstoffe (Vitamine, Mineralstoffe) in ausreichender Menge enthalten. Ein Mangel an Nährstoffen kann den Krankheitsverlauf negativ beeinflussen und die Heilung verlangsamen. Die Energiezufuhr muss dem erhöhten Bedarf aufgrund der Erkrankung und des möglichen Wachstums angepasst werden. Wichtig ist auch die ausreichende Flüssigkeitszufuhr, um Dehydration zu vermeiden.
Bei Bedarf kann eine Supplementierung mit Vitaminen und Mineralstoffen notwendig sein, die durch den Arzt oder die Ernährungsberatung festgelegt werden sollte.
Rolle von Ballaststoffen bei CED im Kindesalter
Ballaststoffe spielen eine komplexe Rolle bei CED. Während sie im Allgemeinen gesund sind und die Darmflora unterstützen, können sie bei akuten Schüben die Symptome verschlimmern, da sie die Darmtätigkeit verstärken und Blähungen verursachen können. Daher ist eine schrittweise und kontrollierte Einführung von Ballaststoffen ratsam. In Phasen der Remission kann die Ballaststoffzufuhr langsam gesteigert werden, um die Darmflora positiv zu beeinflussen.
Es ist wichtig, auf die individuelle Verträglichkeit zu achten und die Menge an Ballaststoffen langsam zu erhöhen. Eine Beratung durch eine Ernährungsberatung ist hier besonders wichtig.
Beispiele für kindgerechte, entzündungshemmende Mahlzeiten
Hier sind einige Beispiele für kindgerechte Mahlzeiten, die entzündungshemmend wirken können:* Gebratener Lachs mit gedämpften Brokkoli und Reis: Lachs ist reich an Omega-3-Fettsäuren, die entzündungshemmend wirken. Brokkoli und Reis sind gut verträgliche Beilagen.
Hähnchen-Gemüse-Suppe mit Nudeln
Eine leichte Suppe mit zartem Hähnchenfleisch und gut verträglichem Gemüse versorgt den Körper mit wichtigen Nährstoffen.
Kartoffelbrei mit gebratenem Weißfisch
Ein klassisches und gut verträgliches Gericht, das leicht verdaulich ist.
Omelett mit Spinat und Käse
Eiweißreiche Mahlzeit mit Vitaminen und Mineralstoffen aus dem Spinat. Der Käse sollte jedoch in Maßen verwendet werden, da er bei manchen Kindern Blähungen verursachen kann.
Bananen-Haferbrei (bei guter Verträglichkeit)
Reife Bananen sind gut verdaulich und liefern Kalium. Haferflocken können jedoch bei manchen Kindern Blähungen verursachen.
Spezialnahrung und Nahrungsergänzungsmittel
Bei Kindern mit chronisch-entzündlichen Darmerkrankungen (CED) kann eine spezielle Ernährung unerlässlich sein, um die Entzündung zu reduzieren, die Nährstoffversorgung zu gewährleisten und die Lebensqualität zu verbessern. Sowohl Spezialnahrungen als auch Nahrungsergänzungsmittel spielen dabei eine wichtige Rolle, bedürfen aber einer sorgfältigen Auswahl und Überwachung durch den behandelnden Arzt. Die richtige Anwendung hängt stark vom individuellen Krankheitsverlauf und den Bedürfnissen des Kindes ab.
Die Ernährung bei Kindern mit chronisch-entzündlichen Darmerkrankungen erfordert besonderes Wissen und individuelles Vorgehen. Eine fundierte Beratung durch spezialisierte Fachkräfte ist unerlässlich, und Informationen zu passenden Berufsbildern finden Sie beispielsweise auf dieser Webseite: berufe mit kindern und ernährung. Die richtige Ernährung kann den Krankheitsverlauf positiv beeinflussen und die Lebensqualität der betroffenen Kinder deutlich steigern.
Daher ist eine enge Zusammenarbeit zwischen Eltern, Ärzten und Ernährungsberatern von großer Bedeutung.
Arten von Spezialnahrungen für Kinder mit CED
Spezialnahrungen für Kinder mit CED zielen darauf ab, den entzündeten Darm zu schonen und die Nährstoffaufnahme zu optimieren. Sie unterscheiden sich in ihrer Zusammensetzung und ihrem Verwendungszweck. Elementäre Diäten und aminosäurebasierte Diäten sind zwei wichtige Beispiele. Elementäre Diäten bestehen aus bereits verdauten Nährstoffen, die der Körper direkt aufnehmen kann, während aminosäurebasierte Diäten nur aus einzelnen Aminosäuren bestehen und somit eine noch stärkere Schonung des Darms ermöglichen.
Die Wahl der geeigneten Spezialnahrung hängt von der Schwere der Erkrankung, der individuellen Verträglichkeit und dem Alter des Kindes ab. Eine elementäre Diät kann beispielsweise bei akuten Schüben eingesetzt werden, um den Darm zu entlasten, während eine aminosäurebasierte Diät eher bei schweren, therapieresistenten Fällen zum Einsatz kommt. Die Dauer der Anwendung wird individuell festgelegt und sollte engmaschig ärztlich überwacht werden.
Anwendung und Nutzen von Nahrungsergänzungsmitteln bei Kindern mit CED
Kinder mit CED leiden oft unter Mangelerscheinungen, da die Entzündung die Nährstoffaufnahme beeinträchtigen kann. Nahrungsergänzungsmittel können helfen, diese Defizite auszugleichen und die allgemeine Gesundheit zu unterstützen. Vitamine wie Vitamin D, Vitamin B12 und die verschiedenen B-Vitamine sind oft betroffen. Auch Mineralstoffe wie Eisen, Zink und Magnesium können durch die Erkrankung vermindert sein. Probiotika, lebende Mikroorganismen, können die Darmflora positiv beeinflussen und die Immunabwehr stärken.
Die Auswahl und Dosierung der Nahrungsergänzungsmittel sollte jedoch immer ärztlich abgestimmt werden, um Überdosierungen und unerwünschte Wechselwirkungen zu vermeiden. Es ist wichtig zu beachten, dass Nahrungsergänzungsmittel keine Medikamente ersetzen, sondern lediglich eine unterstützende Rolle spielen.
Risiken und Nebenwirkungen von Spezialnahrung und Nahrungsergänzungsmitteln
Obwohl Spezialnahrungen und Nahrungsergänzungsmittel im Allgemeinen gut verträglich sind, können auch hier Nebenwirkungen auftreten. Bei Spezialnahrungen können beispielsweise Unverträglichkeiten, allergische Reaktionen oder Verdauungsstörungen wie Blähungen oder Durchfall vorkommen. Die Zusammensetzung der Nahrung muss daher sorgfältig auf die individuellen Bedürfnisse des Kindes abgestimmt werden. Bei Nahrungsergänzungsmitteln ist die Gefahr einer Überdosierung zu beachten, die zu unerwünschten Wirkungen führen kann.
Beispielsweise kann eine Überdosierung von Vitamin A zu Leberschäden führen. Auch Wechselwirkungen mit anderen Medikamenten sind möglich. Eine regelmäßige ärztliche Kontrolle ist daher essentiell, um mögliche Risiken zu minimieren und die Therapie an den individuellen Verlauf anzupassen. Eltern sollten stets mit dem Arzt über alle eingenommenen Präparate sprechen.
Ernährung im akuten Schub und in der Remission
Die Ernährung bei Kindern mit chronisch-entzündlichen Darmerkrankungen (CED) ist entscheidend für den Krankheitsverlauf. Sie unterscheidet sich deutlich zwischen akuten Schüben, in denen die Entzündung aktiv ist, und Remissionsphasen, in denen die Krankheit ruhig verläuft. Ein individuell angepasster Ernährungsplan ist daher unerlässlich.
Ernährungsplan während eines akuten Schubs, Chronisch entzündliche darmerkrankung kind ernährung
Während eines akuten Schubs steht die Beruhigung des Darms im Vordergrund. Ziel ist es, die Entzündung zu reduzieren und die Beschwerden wie Durchfall, Bauchschmerzen und Übelkeit zu lindern. Dies erfordert oft eine Anpassung der Ernährung, die auf leicht verdauliche, ballaststoffarme Kost setzt. Ein Beispiel für einen möglichen Ernährungsplan für ein Kind während eines akuten Schubs (dies ist nur ein Beispiel und sollte immer mit dem behandelnden Arzt und/oder Ernährungsberater abgesprochen werden!):
- Frühstück: Haferflockenbrei mit Wasser oder fettarmer Milch (ohne Obst), weichgekochtes Ei
- Mittagessen: Gekochter Reis mit Hühnerbrühe und leicht zerdrücktem Hühnchen, Karottenpüree
- Abendessen: Gekochter Kartoffelbrei mit etwas zerdrücktem Lachs, gedünstetes Gemüse (z.B. Zucchini, Karotten)
- Zwischenmahlzeiten: Banane (reif), Joghurt (fettarm, ohne Fruchtstücke), weicher gekochter Reis
Es ist wichtig, auf stark blähende Lebensmittel wie Kohl, Zwiebeln, Hülsenfrüchte und Vollkornprodukte zu verzichten. Auch fettreiche Speisen, stark gewürzte Gerichte und zuckerhaltige Getränke sollten vermieden werden. Die Flüssigkeitszufuhr sollte durch Wasser, Tee oder klare Brühen sichergestellt werden.
Ernährungsplan in der Remissionsphase
In der Remissionsphase, wenn die Entzündung abgeklungen ist, kann die Ernährung schrittweise erweitert werden. Ziel ist es, eine ausgewogene und nährstoffreiche Kost zu gewährleisten, die das Wachstum und die Entwicklung des Kindes unterstützt. Ein Beispiel für einen möglichen Ernährungsplan (ebenfalls nur ein Beispiel und bedarf der individuellen Anpassung):
- Frühstück: Vollkornbrot mit magerem Aufschnitt, Obst
- Mittagessen: Gemüse-Nudel-Auflauf mit magerem Hackfleisch, Salat
- Abendessen: Fisch mit gedämpftem Gemüse, Kartoffeln
- Zwischenmahlzeiten: Obst, Joghurt (mit Fruchtstücken), Gemüsesticks mit Hummus
Auch hier gilt es, auf die individuelle Verträglichkeit zu achten. Es kann sinnvoll sein, ein Ernährungstagebuch zu führen, um mögliche Auslöser von Schüben zu identifizieren. Eine ausgewogene Ernährung mit ausreichend Ballaststoffen, Vitaminen und Mineralstoffen ist wichtig, um das Immunsystem zu stärken und das Darmgeschehen zu unterstützen.
Vergleich der Ernährungsumstellung zwischen akutem Schub und Remission
Der Hauptunterschied zwischen der Ernährung während eines akuten Schubs und in der Remission liegt im Grad der Restriktion. Während eines akuten Schubs wird eine stark reduzierte, leicht verdauliche Kost bevorzugt, um den Darm zu schonen. In der Remission kann die Ernährung wieder erweitert und ausgewogener gestaltet werden. Die Umstellung sollte schrittweise erfolgen, um mögliche Reaktionen des Darms zu beobachten und gegebenenfalls Anpassungen vorzunehmen.
Eine enge Zusammenarbeit mit dem behandelnden Arzt und einem Ernährungsberater ist in beiden Phasen essentiell. Es ist wichtig zu betonen, dass diese Pläne nur Beispiele sind und individuell angepasst werden müssen. Ein allgemeiner Grundsatz ist die Vermeidung von stark verarbeiteten Lebensmitteln und die Bevorzugung von frischen, unverarbeiteten Zutaten.
Allergien und Unverträglichkeiten bei CED
Bei Kindern mit chronisch-entzündlichen Darmerkrankungen (CED) wie Morbus Crohn oder Colitis ulcerosa treten häufig Allergien und Unverträglichkeiten auf. Diese können den Krankheitsverlauf erheblich beeinflussen und die Behandlung erschweren. Es ist daher wichtig, diese frühzeitig zu erkennen und entsprechend zu reagieren. Die genaue Ursache für die erhöhte Häufigkeit von Allergien und Unverträglichkeiten bei CED ist noch nicht vollständig geklärt, aber eine gestörte Darmbarriere und eine veränderte Immunantwort spielen wahrscheinlich eine wichtige Rolle.
Häufige Allergien und Unverträglichkeiten bei Kindern mit CED
Kinder mit CED zeigen eine erhöhte Prävalenz für verschiedene Nahrungsmittelallergien und -unverträglichkeiten. Milchproteine (Kuhmilchallergie) gehören zu den häufigsten Auslösern, gefolgt von Soja, Eiern und Gluten. Auch Nussallergien und Allergien gegen andere Früchte oder Gemüse sind häufiger als in der Allgemeinbevölkerung. Neben Allergien sind Unverträglichkeiten, wie beispielsweise eine Laktoseintoleranz, ebenfalls weit verbreitet. Diese führen nicht zu einer Immunreaktion, sondern zu Beschwerden durch unzureichende Verdauung des jeweiligen Nahrungsmittels.
Die Symptome können sich dabei von leichten Bauchschmerzen bis hin zu schweren Durchfällen erstrecken.
Auswirkungen von Nahrungsmittelallergien und -unverträglichkeiten auf den Krankheitsverlauf
Nahrungsmittelallergien und -unverträglichkeiten können den Krankheitsverlauf bei CED negativ beeinflussen. Allergische Reaktionen können Entzündungen im Darm verstärken und zu einem Schub der Erkrankung führen. Auch Unverträglichkeiten belasten den ohnehin schon geschädigten Darm und verschlimmern die Symptome. Die ständige Darmentzündung kann die Aufnahme von Nährstoffen beeinträchtigen, was zu Mangelerscheinungen führen kann. Die Einhaltung einer strengen Diät zur Vermeidung von Allergenen und Unverträglichkeiten ist daher essentiell für die Behandlung und das Wohlbefinden des Kindes.
Ein Beispiel: Ein Kind mit Morbus Crohn und einer Kuhmilchallergie kann durch den Konsum von Milchprodukten einen starken Schub mit heftigen Bauchschmerzen und Durchfällen erleiden.
Empfehlungen zur Vermeidung von Allergenen und Unverträglichkeiten in der Ernährung
Die Vermeidung von Allergenen und Unverträglichkeiten ist ein wichtiger Bestandteil der CED-Therapie. Eine individuelle Ernährungsberatung durch einen erfahrenen Kinderarzt oder Ernährungsberater ist unerlässlich. Die Beratung sollte eine ausführliche Anamnese und gegebenenfalls Allergietests umfassen. Eine Elimination der identifizierten Allergene aus der Ernährung ist oft notwendig. Dies kann durch den Einsatz von speziellen hypoallergenen Lebensmitteln oder durch eine sorgfältige Auswahl von Lebensmitteln erfolgen.
Wichtig ist, die Ernährung des Kindes so abwechslungsreich wie möglich zu gestalten, um eine ausreichende Nährstoffzufuhr zu gewährleisten. Es sollte auf eine ausreichende Zufuhr von Proteinen, Vitaminen und Mineralstoffen geachtet werden, eventuell durch Nahrungsergänzungsmittel unterstützt. Die Zusammenarbeit mit einer Ernährungsberaterin oder einem Ernährungsberater kann die Planung der Mahlzeiten und die Auswahl geeigneter Lebensmittel vereinfachen. Ein Beispiel für eine solche Anpassung könnte die Umstellung auf laktosefreie Milchprodukte bei einer Laktoseintoleranz sein.
Eine sorgfältige Kennzeichnung von Lebensmitteln und die Beachtung der Zutatenliste sind ebenfalls entscheidend.
Die Rolle der Eltern und des Ernährungsexperten
Die Diagnose einer chronisch-entzündlichen Darmerkrankung (CED) bei einem Kind stellt die ganze Familie vor immense Herausforderungen. Neben den medizinischen Aspekten spielt die Ernährung eine zentrale Rolle bei der Krankheitsbewältigung und der Verbesserung der Lebensqualität. Eltern tragen dabei eine besonders wichtige Verantwortung, denn sie sind die wichtigsten Bezugspersonen und verantwortlich für die Umsetzung der Ernährungsempfehlungen. Eine enge Zusammenarbeit mit dem medizinischen Team ist dabei unerlässlich.Die erfolgreiche Behandlung einer CED im Kindesalter erfordert ein gut abgestimmtes Team aus Arzt, Ernährungsberater und Eltern.
Jeder Akteur bringt seine spezifischen Kenntnisse und Fähigkeiten ein. Der Arzt stellt die Diagnose, überwacht den Krankheitsverlauf und verschreibt gegebenenfalls Medikamente. Der Ernährungsberater entwickelt einen individuellen Ernährungsplan, der auf die Bedürfnisse des Kindes zugeschnitten ist und berücksichtigt dabei die aktuellen Empfehlungen der Fachgesellschaften. Die Eltern setzen den Ernährungsplan im Alltag um und beobachten die Reaktion des Kindes auf die Ernährungsumstellung.
Diese Dreierkonstellation ist der Schlüssel zum Erfolg.
Aufgaben der Eltern bei der Umsetzung der Ernährungsempfehlungen
Eltern übernehmen die Hauptverantwortung für die Umsetzung des Ernährungsplans. Dies beinhaltet die Zubereitung kindgerechter und schmackhafter Mahlzeiten, die Berücksichtigung möglicher Allergien und Unverträglichkeiten sowie die konsequente Einhaltung des Plans, auch in herausfordernden Situationen wie z.B. bei Familienfeiern oder im Urlaub. Eine offene Kommunikation mit dem Kind ist dabei besonders wichtig, um Akzeptanz und Motivation zu fördern. Regelmäßige Kontrollen des Gewichts und des Allgemeinzustandes des Kindes helfen, den Erfolg der Ernährungsumstellung zu beurteilen.
Wichtig ist auch die Dokumentation der Nahrungsaufnahme und der Reaktionen des Kindes, um dem Ernährungsberater und Arzt wertvolle Informationen liefern zu können. So kann der Ernährungsplan bei Bedarf angepasst werden.
Die Bedeutung der Zusammenarbeit zwischen Eltern, Arzt und Ernährungsberater
Eine regelmäßige Kommunikation zwischen Eltern, Arzt und Ernährungsberater ist essentiell für den Behandlungserfolg. Eltern sollten offen über alle Fragen und Sorgen sprechen, z.B. über Schwierigkeiten bei der Umsetzung des Ernährungsplans oder über unerwünschte Reaktionen des Kindes auf bestimmte Lebensmittel. Der Arzt kann den Krankheitsverlauf beurteilen und gegebenenfalls die Medikation anpassen. Der Ernährungsberater kann den Ernährungsplan an die aktuellen Bedürfnisse des Kindes anpassen und bei Bedarf zusätzliche Empfehlungen geben, beispielsweise zur Verwendung von Spezialnahrung oder Nahrungsergänzungsmitteln.
Diese regelmäßige Abstimmung stellt sicher, dass die Therapie optimal auf das Kind abgestimmt ist und sich der Ernährungsplan an den individuellen Bedürfnissen und dem Krankheitsverlauf orientiert.
Checkliste für Eltern zur Unterstützung bei der Ernährung ihres Kindes mit CED
Um die Eltern bei der Umsetzung der Ernährungsempfehlungen zu unterstützen, ist folgende Checkliste hilfreich:
- Regelmäßige Termine mit Arzt und Ernährungsberater wahrnehmen.
- Den individuellen Ernährungsplan genauestens befolgen.
- Kindgerechte und abwechslungsreiche Mahlzeiten zubereiten.
- Auf mögliche Allergien und Unverträglichkeiten achten.
- Das Gewicht und den Allgemeinzustand des Kindes regelmäßig kontrollieren.
- Nahrungsaufnahme und Reaktionen des Kindes dokumentieren.
- Offen mit Arzt und Ernährungsberater über Fragen und Sorgen sprechen.
- Das Kind in den Prozess der Ernährungsumstellung einbeziehen und motivieren.
- Bei Bedarf Spezialnahrung oder Nahrungsergänzungsmittel verwenden.
- Im Urlaub und bei Familienfeiern den Ernährungsplan so gut wie möglich einhalten.
Langfristige Ernährungsperspektiven
Eine chronisch entzündliche Darmerkrankung (CED) im Kindesalter stellt nicht nur eine Herausforderung für die unmittelbare Gesundheit dar, sondern beeinflusst auch die langfristige Ernährung und das allgemeine Wohlbefinden. Die richtige Ernährung ist entscheidend für die Krankheitskontrolle, die Minimierung von Komplikationen und die Förderung eines gesunden Wachstums und der Entwicklung des Kindes. Eine ganzheitliche Betrachtung der Ernährungsperspektiven ist daher unerlässlich.Eine CED kann die Nährstoffaufnahme beeinträchtigen, da Entzündungen im Darm die Verdauung und Resorption von essentiellen Vitaminen, Mineralstoffen und anderen Nährstoffen stören.
Dies kann zu Mangelerscheinungen führen, die wiederum das Wachstum, die Entwicklung und die Immunabwehr des Kindes negativ beeinflussen. Langfristig können unbehandelte Mangelerscheinungen zu erheblichen gesundheitlichen Problemen führen. Die Ernährung muss daher sorgfältig geplant und überwacht werden, um diese Risiken zu minimieren.
Langfristige Auswirkungen von CED auf die Ernährung
CED beeinflusst die Ernährung langfristig auf verschiedene Weisen. Die Notwendigkeit einer angepassten Ernährung kann über die Kindheit und Jugend hinaus bestehen bleiben. Häufige Anpassungen der Ernährung, möglicherweise durch die Einbeziehung von Spezialnahrung oder Nahrungsergänzungsmitteln, sind möglich. Die Lebensqualität kann durch die Krankheit und die damit verbundenen Ernährungsbeschränkungen beeinträchtigt werden, was die Einhaltung einer gesunden Ernährung erschwert.
Eine gute Zusammenarbeit zwischen Kind, Eltern und medizinischem Team ist daher von entscheidender Bedeutung. Die langfristigen Auswirkungen können individuell sehr unterschiedlich sein, abhängig von der Schwere der Erkrankung, der Art der CED und der individuellen Reaktion auf die Therapie.
Strategien für eine gesunde und ausgewogene Ernährung über die Kindheit hinaus
Eine ausgewogene Ernährung mit ausreichend Ballaststoffen, Proteinen, Vitaminen und Mineralstoffen ist grundlegend. Dies kann durch den Verzehr einer Vielzahl von Obst, Gemüse, Vollkornprodukten, magerem Fleisch und Fisch erreicht werden. Die Ernährung sollte auf die individuellen Bedürfnisse des Kindes abgestimmt sein und die aktuellen Empfehlungen der Deutschen Gesellschaft für Ernährung (DGE) berücksichtigen. Regelmäßige Kontrollen bei einem Ernährungsberater oder Arzt sind wichtig, um den Nährstoffstatus zu überwachen und die Ernährung gegebenenfalls anzupassen.
Die Einbindung des Kindes in die Planung der Ernährung fördert die Akzeptanz und die langfristige Einhaltung der Ernährungsempfehlungen. Eine positive und unterstützende Atmosphäre ist essenziell.
Vorbeugung von Mangelerscheinungen und langfristigen Komplikationen
Regelmäßige Blutuntersuchungen sind unerlässlich, um den Nährstoffstatus zu kontrollieren und mögliche Mangelerscheinungen frühzeitig zu erkennen. Bei Bedarf können Nahrungsergänzungsmittel eingesetzt werden, um bestehende Mängel auszugleichen. Eine ausreichende Flüssigkeitszufuhr ist ebenfalls wichtig, besonders während akuter Schübe. Die Vermeidung von stark verarbeiteten Lebensmitteln, Zucker und ungesunden Fetten trägt zur Verbesserung der Darmgesundheit bei. Die regelmäßige Bewegung und ein gesunder Lebensstil unterstützen die allgemeine Gesundheit und das Wohlbefinden des Kindes und können dazu beitragen, das Risiko von langfristigen Komplikationen zu reduzieren.
Eine enge Zusammenarbeit zwischen Eltern, Ärzten und Ernährungsberatern ist essentiell, um die bestmögliche Versorgung des Kindes zu gewährleisten.

